C-I Baseballで投球障害肘についての記事を担当させていただいている新海 貴史です。

普段は整形外科クリニックで投球障害の選手のリハビリテーションを行い、競技復帰をサポートしております。私の記事では臨床目線でお話させていただければと思います。
Twitterでも臨床目線で発信をしていますのでフォローしていただけると嬉しいです!🔽
2021年度のC-I Baseballが発信する「トレーナーマニュアル」では、
野球のケガに関わる専門家向けの臨床編と
選手のパフォーマンスに関わる現場編について配信しています。
野球トレーナーマニュアル|C-I baseball|note【C-I Baseballトレーナーのトレーナーマニュアル】 投球障害肩・肘、腰痛、捻挫、肉離れ、下肢障害など野球におけるnote.com
今回は臨床編として”投球障害肘改善のための神経障害に対する評価・アプローチ”について私なりの意見も含めながら説明させていただきます。
トレーナーマニュアルにおいて私が担当する肘関節の記事は今回で完結編になります。
最後までお読みいただけると幸いです。
はじめに

今までの記事で肘の病態の捉え方➡︎肘伸展機能の評価とアプローチ➡︎前腕回旋機能の評価とアプローチ➡︎手関節・手指の評価・アプローチと来ましたが、今回は神経編になります。
神経といっても胸郭出口症候群(以下、TOS)のように近位部で障害されている場合や神経がより末梢へ走行していった先で障害されている場合があります。
野球選手における神経障害は繰り返される投球ストレスや日々のトレーニングの中でTOSと、より遠位での絞扼による神経障害が混合しているケースが多いと感じています。ですので今回は投球障害肘における神経障害をTOSとより遠位での絞扼(主に尺骨神経)の両観点から説明していきたいと思います。
投球動作と尺骨神経にかかるストレス

野球選手における尺骨神経障害は、繰り返される投球動作による肘関節の頻回な屈曲と伸展運動に起因します。投球による尺骨神経障害の要因には静的要因と動的要因の2種類があると言われています。

屍体モデルの研究ではレイトコッキングの肢位において尺骨神経は約13%伸張され、機械的弾性限界や血流途絶限界である15%に近いことが示されています。
Aoki M, et al: Strain on the ulnar nerve at the elbow and wrist during throwing motion. J Bone Joint Surg Am 87 : 2508-2514, 2005
投球動作においてはレイトコッキングにかけて肩関節が外転外旋し、肘関節が外反してくるので肘部管圧は上昇し、尺骨神経が牽引され過剰な伸張・摩擦ストレスがかかっています。
また肩関節以遠ではレイトコッキングにおいて、上腕三頭筋や尺側手根屈筋などの尺骨神経に伴走する筋群の活動が活発になるため、より神経には圧迫や伸張ストレスがかかりやすくなると考えられます。
また、青木らの報告によると投球動作において肘関節屈曲の角度が深かったり、肘関節軟部組織の柔軟性が低下していたり、投球過多で握力が低下していたりすると、肘部管で尺骨神経が過度に伸展される可能性があると述べています。
投球動作において肘関節屈曲の角度が深かったり、肘関節軟部組織の柔軟性が低下していたり、投球過多で握力が低下していたりすると、肘部管で尺骨神経が過度に伸展される可能性があると述べています。
青木光広:投球フォームと尺骨神経障害.関節外科 27:1035-1040, 2008
胸郭出口症候群について
ここからはTOSについて説明していきます。肘周囲の痛みや痺れとTOSは切り離せない関係ですので神経障害の選手を対応する際は必ず理解しておく必要があります。既にご存知の方は復習程度に見てみて下さい。
TOSは胸郭出口部において血管神経束が圧迫や牽引、摩擦刺激を受けることにより、上肢および肩甲骨周囲などにさまざまな症状が惹起される疾患です。
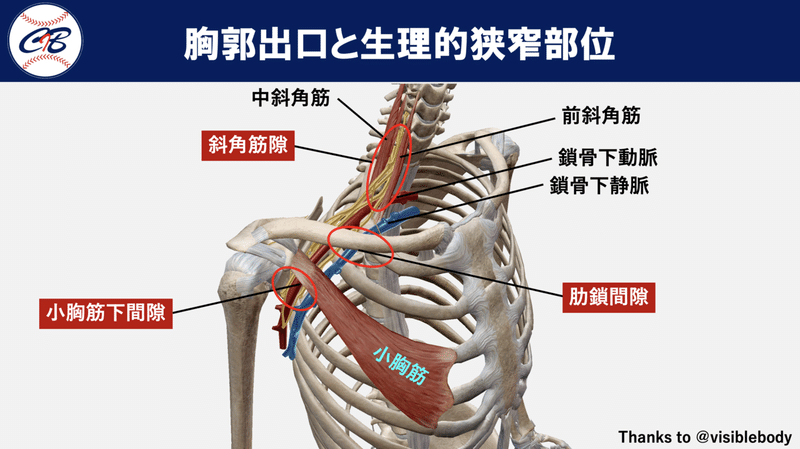
分類すると、神経性と血管性(動脈性・静脈性)に分けられますが、神経性TOSが全TOS症例の約95%、神経症状を伴う症例の99%を占めています。
蓑川創,柴田陽三:胸郭出口症候群の画像診断.関節外科 基礎と臨床.2019; 38(10): 24-29.
Roos DB. Thoracic outlet syndrome is underdiagnosed. Muscle Nerve 1990 ;22:126-37.
Atasoy E. Thoracic outlet compression syndrome. Orthop Clan North Am 1996;27:265-303.

今回は最も多いと言われている神経性TOSについて述べていきます。
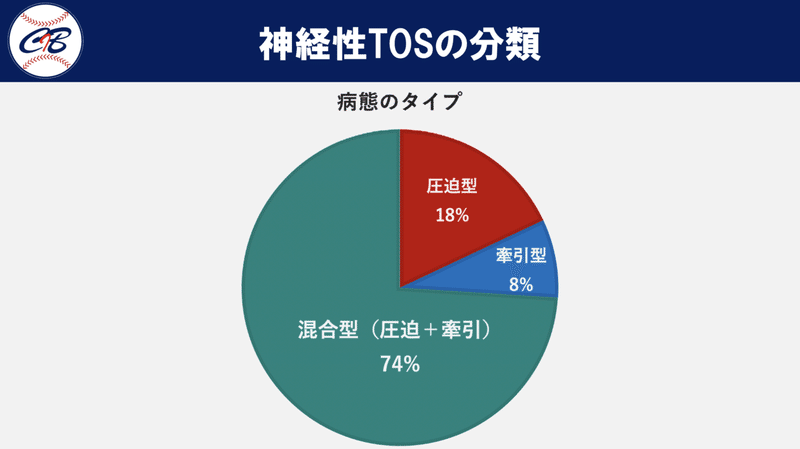
日本では腕神経叢の刺激状況により、神経性TOSは圧迫型(18%)、牽引型(8%)、圧迫と牽引が混在する混合型(74%)に分類できると報告されています。
井出淳二.胸郭出口症候群.最新整形外科学体系13.高岸憲二編.東京:中山書店;2006.p.278-89
TOSの代表的な症状としては以下のようなものがあります👇

以上、簡単にではありますが、TOSの説明となります。
野球選手における神経障害について考える
TOSは肩肘痛を訴える多くのオーバーヘッドアスリートに潜在すると言われています。
⚠️野球選手においても投球側の肘痛の原因がTOSであることは稀ではありません。

✅…では野球選手におけるTOSは一般的なTOSと何が異なるのでしょうか❓
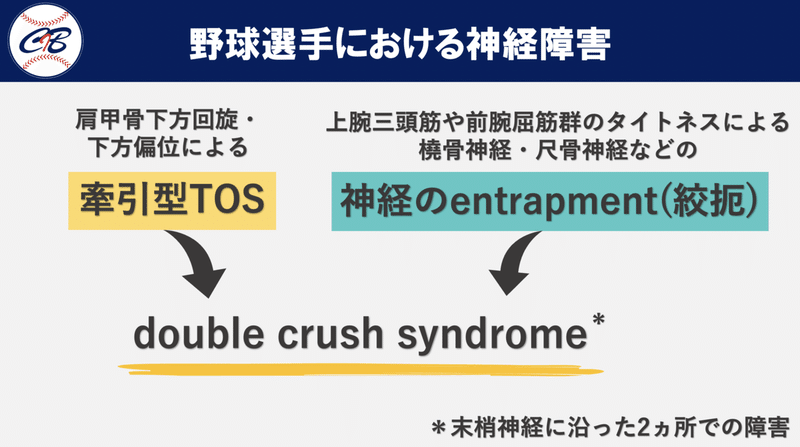
①野球というスポーツの中で投球動作や打撃動作が繰り返されることで、広背筋や上腕三頭筋、前腕屈筋群などはoveruse(過使用)の状態になります。overuseによって胸背神経、橈骨神経、尺骨神経などがメカニカルストレスを受けたり、筋肥大によって神経のentrapment(絞扼)や滑走不全が生じると考えます。
②神経entrapmentに加え、野球選手では広背筋や僧帽筋下部などのタイトネスが生じることで肩甲骨は下方回旋・下方偏位を呈しやすくなります。肩甲骨が下方回旋すれば牽引型TOSを惹起する可能性が高くなります。
③肩甲骨の不良な位置やoveruseによる腱板筋群の微細損傷・筋疲労により、肩甲骨周囲筋や腱板の出力が入りにくくなります。上肢の土台である肩甲帯の出力が低下すれば、その機能を末梢(上腕や前腕・手指)で代償するようになり、末梢の神経(尺骨神経など)により大きなストレスがかかる事が想像できます。
④このような肩甲骨の位置不良や出力不良が存在する状態での投球動作や前腕での代償が繰り返されることによって神経へのストレスはますます増大し、症状が顕在化してくるのではないかと考えています。
上記をまとめると、野球選手におけるTOSは牽引型TOSに神経のentrapmentが組み合わさったdouble crush syndrome(神経の2ヵ所での障害)が比較的多いと個人的には捉えています。
臨床では、肘内側部痛に対して尺骨神経障害の評価を行なった際に陽性となる選手の多くは胸郭出口症候群のテストで陽性になることが多い印象を持ちます。
この場合、尺骨神経に対するアプローチを行うよりもまずは優先的にTOSに対する介入を実施する必要があると考えています。
✅なぜ野球選手においてTOSに対する対策が必要なのでしょうか?
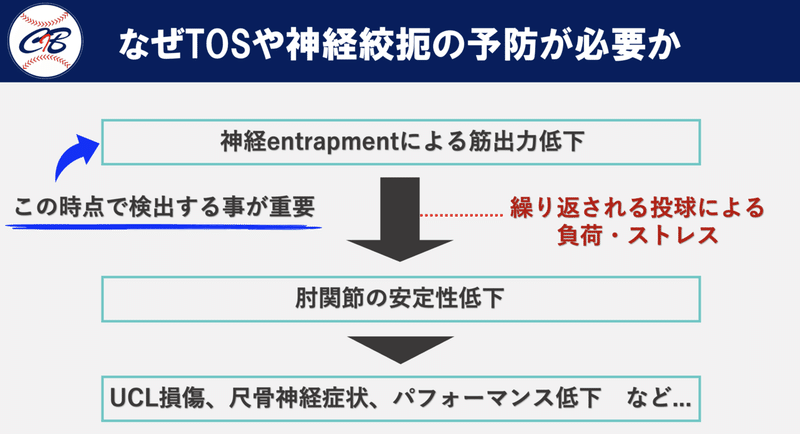
TOSや神経絞扼により肘関節の安定性が低下すれば肘痛を発症する要因になるだけでなく、球速が落ちる事により投球のパフォーマンスに直接影響を与える可能性があります。
先ほど説明した通り野球選手ではその競技特性から、神経のentrapmentや筋のタイトネスによる肩甲骨の位置不良から来る神経の牽引が生じやすく、それらが野球選手に多いTOSを生み出してしまっていると考えます。例えば、
橈骨神経⏩上腕三頭筋
尺骨神経⏩上腕三頭筋内側頭や前腕屈筋群
正中神経⏩円回内筋
といったように筋の過緊張により神経が絞扼を受けるとそれらの筋は出力が低下します。
筋出力低下が生じている状態で繰り返しのストレスが加わることによって肘関節は不安定になります。
尺骨神経症状を伴うMCL損傷の選手は手術に移行する危険性が2.2倍高くなるという報告もされています。
宇良田大悟ほか:野球選手に対する肘内側側副靭帯損傷の保存療法と手術療法の比較. 日本肘関節会誌. 19: 108-111. 2012
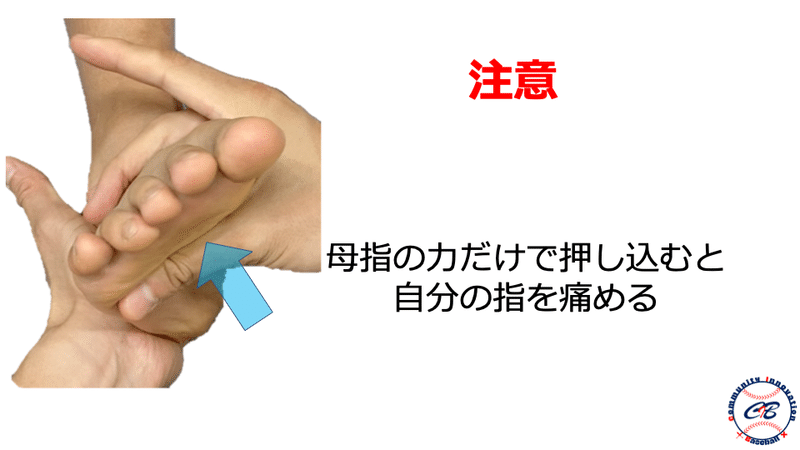
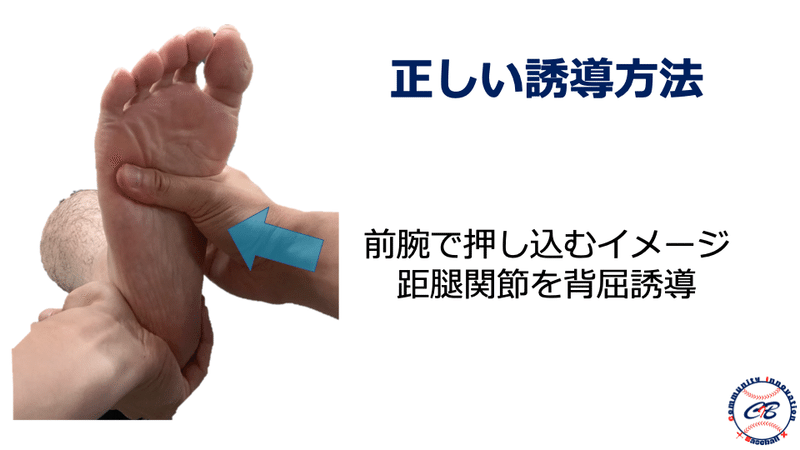
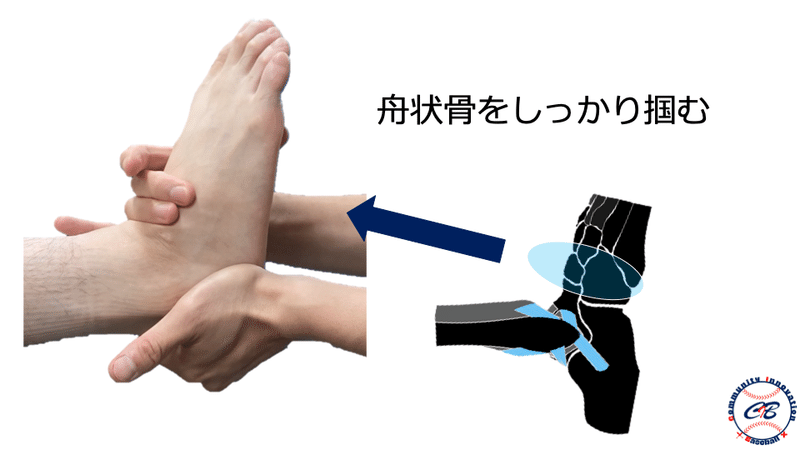
したがって投球動作における肘痛の原因の一つである ”筋出力低下” をどのような評価によって見出していくかがポイントになってきます。そのためには通常のMMTだけでは不十分と考えています。
硬くなった筋を伸張位にすることによって神経の絞扼が生じやすい条件を作った上での筋出力を評価することによって、肘の不安定性に繋がる可能性のある”初期の筋出力低下”を検出することができると考えます。加えて、把持動作やグリップなどのパフォーマンスを診ることによって細かな動作のエラーを早期に見つける事が重要であると考えています。
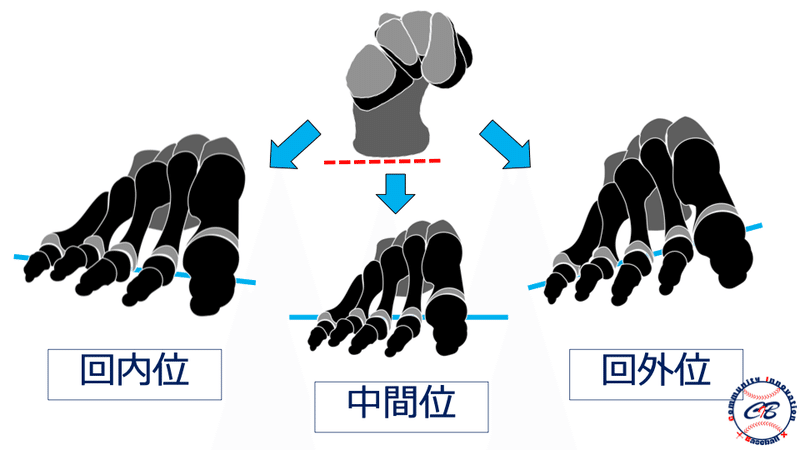
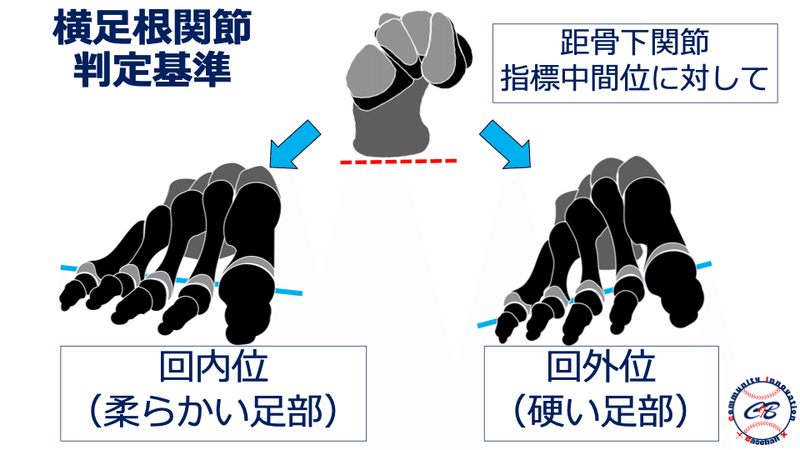
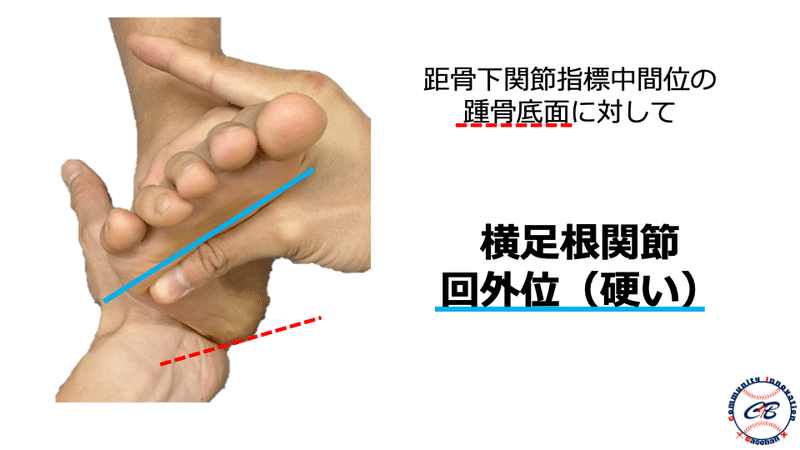
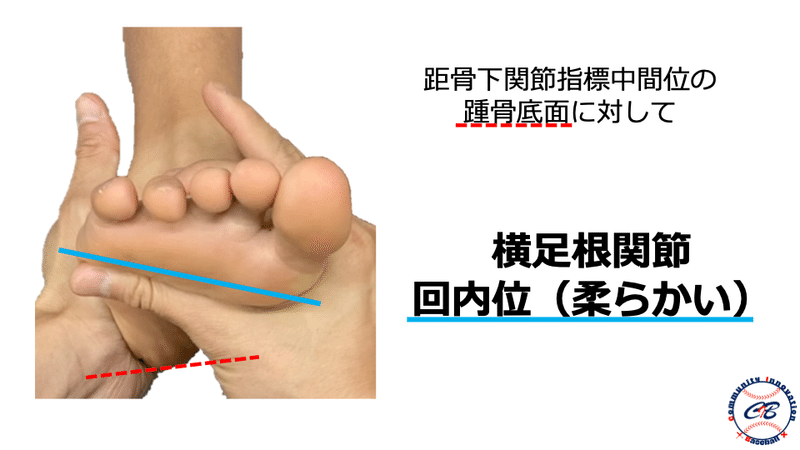
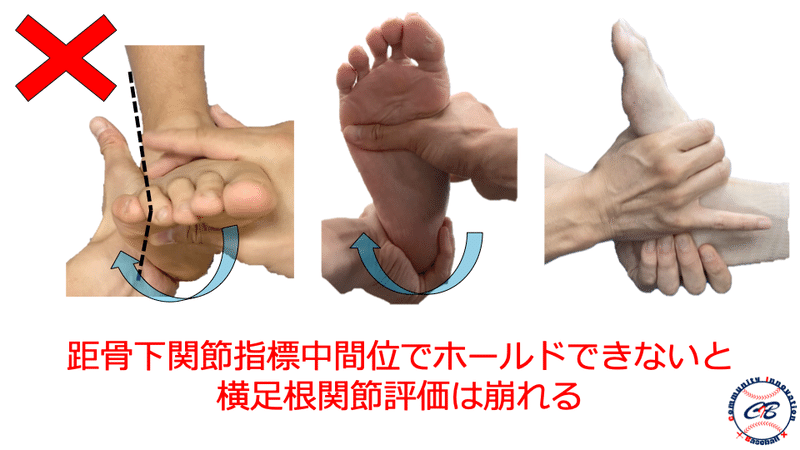
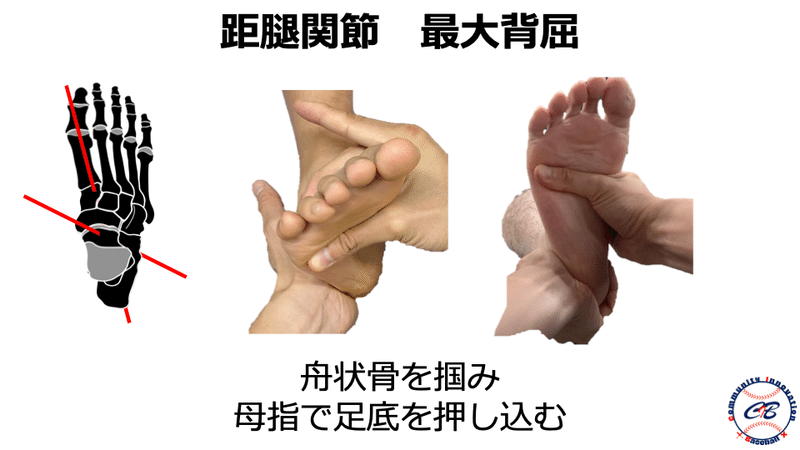
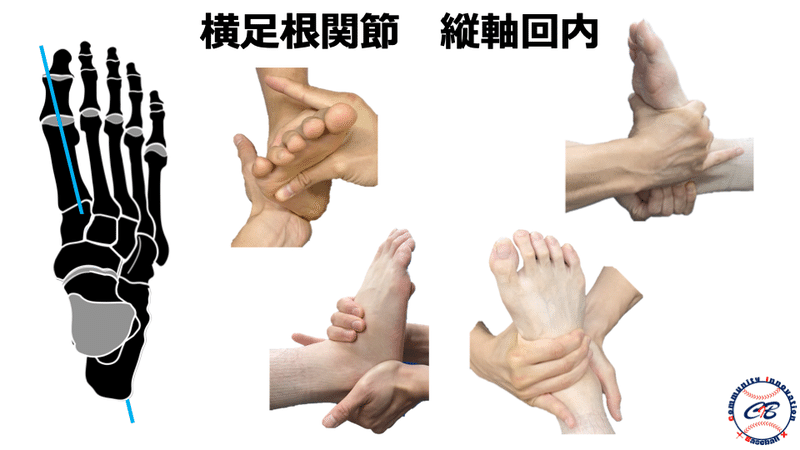
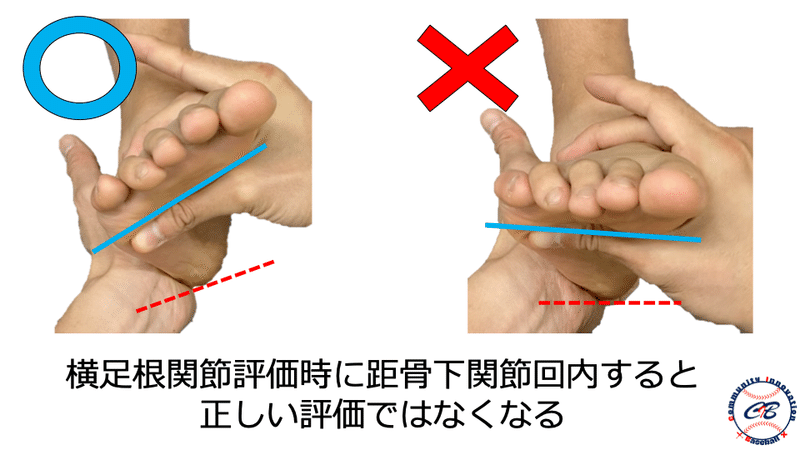
神経障害の評価
一般的にはTOSの評価方法としてMorley test、Roos test、Wright testなどの整形外科的テストが存在しますが、前述したように野球選手においてはこれらのテストでは引っかかってこないような潜在性のTOSが多く存在すると考えています。
そのため、これらのような「どこ”where”で障害されているか」を診るテストだけではなく、スポーツに直結する“Performance(動作)”を用いてスクリーニング的にチェックしていく必要があるかと思います。
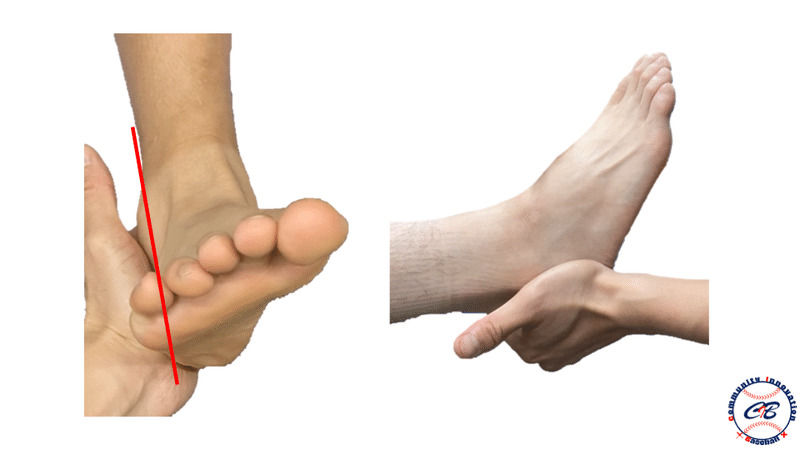
視診
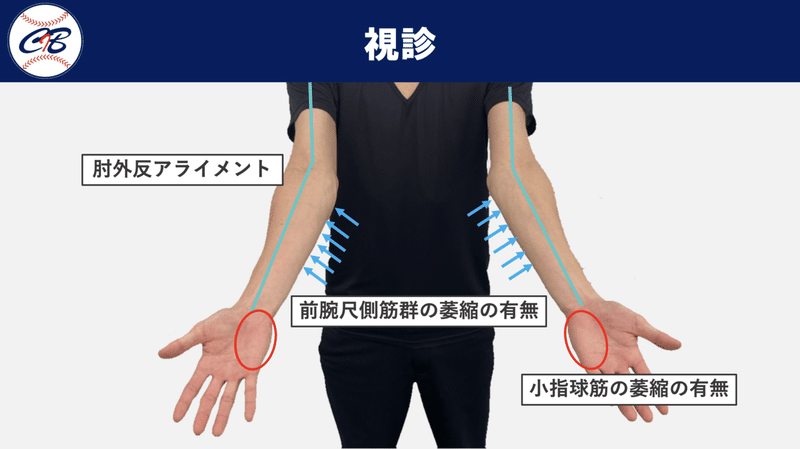
まずは肘の外反アライメントをチェックします。尺骨神経は上腕〜肘内側を走行するため、外反が強ければ強いほど尺骨神経に伸張ストレスがかかりやすくなると考えます。
また、尺骨神経は尺側手根屈筋や小指球筋群を支配しているため、神経絞扼などの影響で普段から出力が入りにくい状況が続いていれば筋は萎縮してきます。
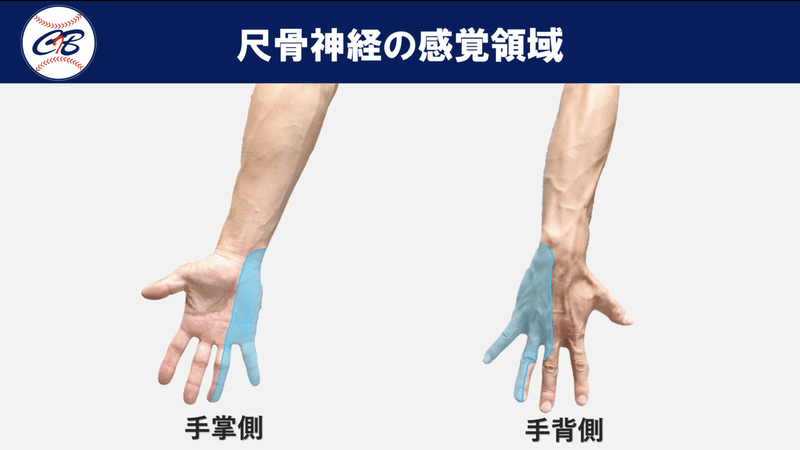
感覚検査
尺骨神経の知覚領域は小指と環指小指側1/2の掌背側、前腕の尺側になります。尺骨神経領域の知覚低下はあってもごく軽微なことが多いです。評価方法としては酒精綿を用いて冷覚の左右差を比較するのが簡便で分かりやすいかと思います。
上肢の引き下げ
症状を引き起こしているのが牽引型TOSか神経のentrapmentかどうかの評価として用います。
●方法・POINT●
✔︎上肢下垂位にて前腕を把持し、下方に牽引する。
✔︎牽引した際に上肢に痺れや疼痛が生じるかを確認する。
✔︎反対側の肩を下方に押し下げて体幹側屈の代償が生じないように注意する。
ここから先は有料部分です